股関節 左だけ痛い症状に悩んでいませんか?原因となりうる関節・筋肉・神経の異常、セルフチェック法、効果的なストレッチ・治療法までを専門医監修のもとわかりやすく解説します。
1.なぜ「左だけ痛い」のか?:片側のみ痛むメカニズム

日常生活を送っていて、なぜか 左だけ股関節が痛い と感じること、ありますよね。
(あなただけではありません)
片側だけ痛む原因には、体のゆがみや動作のクセ、過去のケガなど、いくつか代表的な「メカニズム」が関係しているとされています。
以下では、それらの考え方を「骨盤のゆがみ」「左右バランスの崩れ」「動作・使い癖」「過去の外傷や使い過ぎ」の4つに分けて説明していきます。
骨盤のゆがみ・仙腸関節のズレ
- 骨盤は左右対称に見えても、じつは微細なゆがみが生じやすい部位です。仙骨・寛骨(左右の骨盤の一部)がわずかにズレると、左側・右側で受ける荷重やストレスが変わってきて、左側の股関節に過剰な負荷がかかりやすくなると考えられています。
- 特に立ち姿勢や歩行時に、左右の脚長差・仙腸関節の固さの違いがあると、日々の負荷が左側に偏り、「左だけ痛む」状況をつくる可能性があります。
- 整体・骨盤調整の分野でも、「骨盤ゆがみが股関節痛に影響する」とされる説明が多く見られます。
左右バランスの崩れ・筋力差
- 右利き・左利き、姿勢癖、普段使う脚の優位性など、無意識に使い分けている身体使いが、筋力や筋の緊張差をもたらします。
- たとえば、利き足側を多用して踏ん張るクセがあると、その反対側(この場合、左側)の股関節への負担が断続的に強くなることがあります。
- また、筋力が弱い側は安定性が低くなり、関節へのストレスが逃げずに痛みが出やすくなることも。
動作・使い癖・姿勢の影響
- 日常動作(椅子の座り方、片足に重心をかけるつもりない行為、歩き方のクセなど)によって、左側股関節の動かし方に繰り返しストレスをかけてしまうことがあります。
- たとえば、左足を多めに伸ばすクセ、脚を組むとき左を上にする、歩幅差、荷物をいつも左で持つなど。
- 姿勢が前かがみ/反りすぎ/側弯があるなど、体幹のゆがみが股関節の片側性痛みにつながることもあります。
過去のケガ・使い過ぎ・微小損傷
- 昔、転倒・捻挫・打撲などを左側に負った経験があると、関節包・靭帯・筋膜の癒着・線維化、動きの制限が残っていることがあります。そこに日々の負荷が重なると、左側に痛みを誘発しやすくなります。
- スポーツ・運動・仕事内容で左側を多用する/過負荷になるケースがあると、疲労が累積して左側だけ痛くなる傾向も見られます。
- また、軽微な炎症・微細な関節ストレスが長期的に蓄積して、「左だけに慢性的な違和感 → 痛み」となって現れる可能性も指摘されています。
このように、骨盤のゆがみ・左右バランスの差・動作癖・過去の損傷といった要素が絡み合って、なぜ「左だけ痛い」のか、という片側性痛の背景を形づくっていると考えられています。
この後のセクションでは、「実際にはどの原因が考えられるか」「どう見分けるか」などを詳しく掘り下げていきましょう。
(参考:熊の実整骨院ブログ/股関節痛 解説記事を参照)
引用元: https://kumanomi-seikotu.com/blog/7073/
#股関節痛 #左股関節のみ痛む #骨盤ゆがみ #使い癖 #筋力バランス
2.考えられる主な原因(疾患・障害)
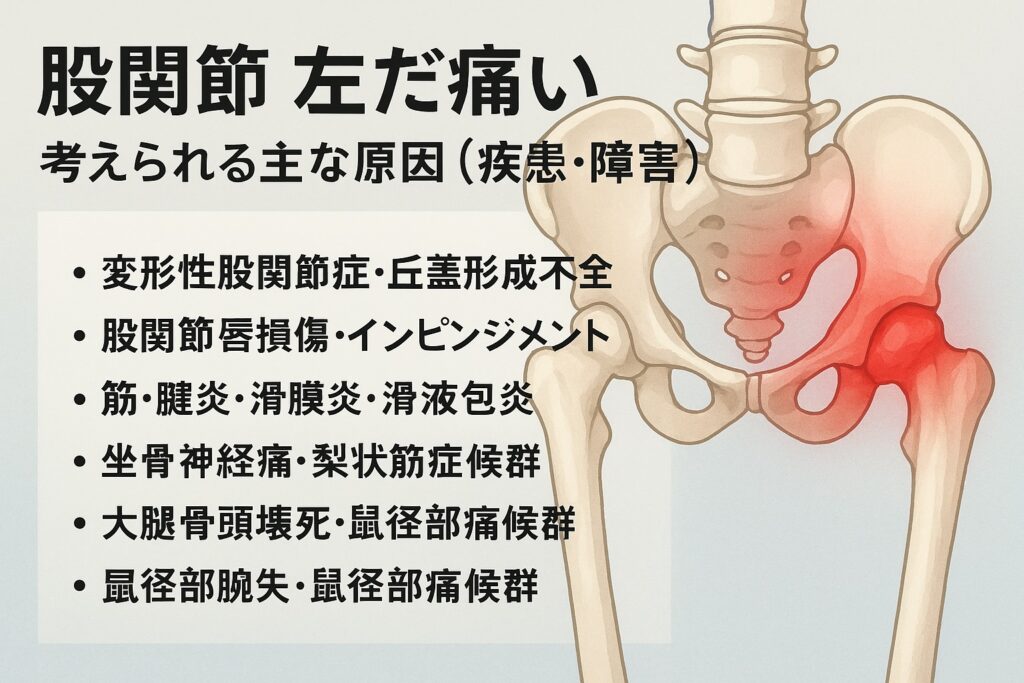
股関節が 左だけ痛い 場合、筋肉・腱・関節・骨・神経など複数の構造が関与している可能性があります。以下では、代表的な病名・状態を挙げ、それぞれの特徴・違いを比較しながら見ていきます。
変形性股関節症・臼蓋形成不全
- 変形性股関節症は、関節軟骨のすり減りや骨変形をきっかけに痛み・可動域制限をもたらす疾患で、片側に症状が出ることもあります。進行すると安静時痛や夜間痛も出やすいと言われています。
- 臼蓋形成不全は、先天的に寛骨臼(受け皿となる骨の部分)が浅い、支えが弱いなどの構造異常があるものを指し、関節にかかる負荷が偏りやすく、若年でも痛みを生じることがあると言われています。
- これらはレントゲンで骨変形・関節の隙間の狭さなどを確認することで、他の原因と区別されることがあります。
股関節唇損傷・インピンジメント
- 股関節唇(かんせつしん)は関節の縁を囲む軟骨組織で、これが傷つくと「引っかかる感じ」「深部の鋭い痛み」などを訴えることがあります。スポーツや過度な回旋を伴う動作で起こりやすいと言われています。
- FAI(股関節インピンジメント)は、骨の形状異常(凸部やふくらみ)が原因で、関節の動きの中で軟骨や唇が擦れることで炎症を起こすパターンです。特に屈曲・回旋の動きで痛むことが多い傾向があります。
筋・腱炎・滑膜炎・滑液包炎
- 股関節周囲には多くの筋肉・腱・滑液包(関節の潤滑液袋)が存在し、これらが炎症を起こすと痛みを生じることがあります。特に中殿筋、小殿筋、腸腰筋、内転筋群などが関わることが多いと言われています。
- 滑液包炎は、関節近傍の袋状構造に炎症が起きる状態で、動作時痛や圧痛が出ることがあります。
坐骨神経痛・梨状筋症候群
- 実は、股関節痛と感じられる痛みが、腰部や神経の圧迫から来ているケースがあります。坐骨神経痛や梨状筋症候群では、お尻~太もも~股関節に放散する痛み・しびれを伴うことがあります。
- こうしたケースでは、腰部の可動性異常や椎間板、神経根障害を同時に検討する必要があります。
大腿骨頭壊死・鼠径部痛症候群
- 大腿骨頭壊死(骨頭壊死)は、骨頭部への血流が途絶えることで骨が壊死し、圧潰・痛みが出る状態です。初期は自覚症状があまりなく、進行によって急に痛みが出ることもあると言われています。
- 鼠径部痛症候群(グロインペイン)は、股関節前方・鼠径部に位置する筋肉・腱・軟部組織のストレスによって痛みを感じるケースで、特に運動負荷の高い人に発症しやすいという報告があります。
各原因は「痛む場所(前側/後側/外側)」「動作で痛むか/安静時痛か」「引っかかり感があるか」などの特徴が異なりますので、次のセクションでは セルフチェック法・見分け方 を取り上げて、あなたの痛みがどのパターンかを絞り込みやすくしていきましょう。
#股関節疾患 #股関節唇損傷 #変形性股関節症 #筋腱炎 #大腿骨頭壊死
3.症状の見分け方・セルフチェック法

股関節が左だけ痛いとき、「この痛みはどこから来ているの?」と感じる方は多いです。
ただ、痛みの場所や動きによって、関係している筋肉や関節、神経の可能性が異なると言われています。
ここでは、自分でも確認しやすいセルフチェックのポイントを紹介します。
痛みの位置で見分ける
まず確認したいのは「どのあたりが痛いか」です。
- 前側(鼠径部・太もも付け根)が痛む場合
→ 臼蓋形成不全や股関節唇損傷など、関節内部の異常が関係していることがあると言われています。 - 外側(お尻の横・大腿の外側)が痛い場合
→ 中殿筋・小殿筋といった筋肉の炎症、または滑液包炎の可能性が指摘されています。 - 内側(太ももの内側〜恥骨寄り)の痛み
→ 内転筋群や鼠径部痛症候群など、筋腱や腱膜の張りが関係しているケースも。 - 後側(お尻・太ももの後ろ)が痛む場合
→ 坐骨神経痛や梨状筋症候群など、神経系トラブルを伴うことがあるとされています。
このように、「痛む位置」からある程度の方向性を推測することができると考えられています(引用元:https://rehasaku.net/magazine/hip/one-side/6082/)。
動作時痛と安静時痛の違い
- 動かしたときに痛い(動作時痛)
→ 関節や筋肉にかかる負荷、動きの中での摩擦・炎症が影響することが多いと言われています。 - じっとしていても痛い(安静時痛)
→ 進行した変形性股関節症や大腿骨頭壊死など、深部の血流障害や炎症反応が関係するケースもあります。
夜間に痛みが出る場合は、筋緊張や炎症が持続しているサインとも考えられています。
可動域制限・動かしづらさ
「足を開く・曲げる・外にひねる」といった動作を試してみましょう。
痛みや引っかかりを感じる範囲を確認することで、関節の状態をある程度把握できます。
片側だけ開きにくい・動きが固い場合は、関節内または周囲筋の緊張が関係していると言われています(引用元:https://kumanomi-seikotu.com/blog/7073/)。
しびれ・放散痛・左右差のチェック
- 太ももや膝下にしびれが広がる場合は、股関節だけでなく神経(坐骨神経や大腿神経)も関係していることがあります。
- 鏡の前で左右の立ち姿を確認し、骨盤の高さ・肩の位置・足の向きに左右差がないかを観察してみましょう。
片方の股関節に常に負担がかかっているサインが見える場合があります。
「どんな動きで痛むか」「どの位置が痛いか」「しびれがあるか」を丁寧に記録しておくと、来院時の触診や検査の際にも役立つと言われています。
次の章では、こうしたチェック結果を踏まえて、自宅でできるセルフケアや対処法を紹介します。
引用元:
#股関節痛 #セルフチェック #股関節の動き #左右差 #鼠径部痛
4.対処法・セルフケア(応急対応+日常ケア)
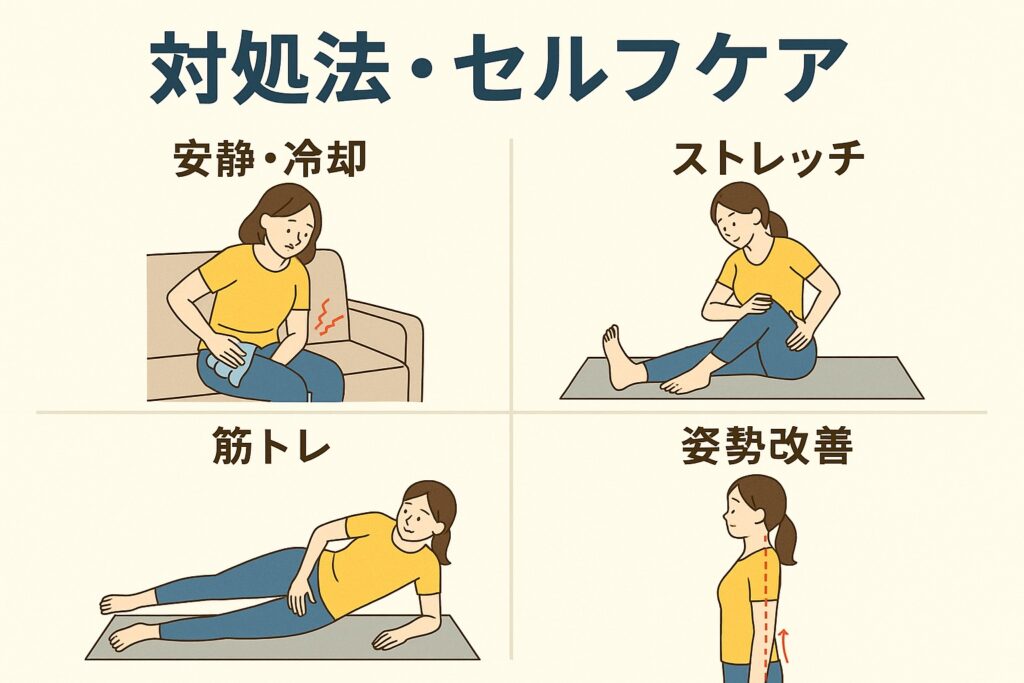
股関節が左だけ痛いとき、「今すぐ何をすればいいの?」と不安になりますよね。
ただし、自己判断で無理に動かしたり、温めたり冷やしたりを繰り返すと、かえって悪化することもあると言われています。ここでは、痛みの程度に応じた応急対応と日常ケアのポイントを整理して紹介します。
炎症期の応急対応:安静と冷却を優先
痛みが強く、歩くだけでズキッとする場合は「炎症期」と呼ばれる時期の可能性があります。
この段階では、まず無理に動かさず安静に保つことが基本です。
特に、体重をかけた動作(立ち上がり・片足立ち・階段の上り下り)は避けるとよいと言われています。
患部の熱感や腫れがある場合は、**冷却(アイシング)**が効果的とされています。
保冷剤や氷をタオルで包み、10〜15分を目安に1日数回冷やします。
ただし、冷やしすぎると血流が滞るため、冷却後は軽く温めるなどして血行を戻すのが理想です。
慢性期のケア:温めとストレッチで血流促進
痛みが落ち着いてきたら、温めて血流を促すケアに移行します。
入浴や温湿布を利用して筋肉を柔らかくし、その後に軽いストレッチを行うとよいとされています。
おすすめされるのは、以下のようなメニューです。
- 中殿筋ストレッチ:椅子に座り、痛くない範囲で片足を反対の膝に乗せて前傾する
- 腸腰筋ストレッチ:片膝立ちになり、上体を少し前に倒して股関節前面を伸ばす
- 内転筋ストレッチ:足を開いて軽く前傾し、太ももの内側を伸ばす
ストレッチ中に強い痛みを感じたら中止し、ゆっくり呼吸をしながら“気持ちいい範囲”で行うことが大切だと言われています。
姿勢・歩行・生活習慣の見直し
「痛みが出にくい体」に整えるには、日常の姿勢や重心バランスの意識が欠かせません。
- 片足重心・足を組む癖を減らす
- 立ち姿勢で左右の骨盤の高さを揃える
- 長時間のデスクワーク中は、30分おきに立って軽くストレッチする
- 靴底の減り方をチェックし、左右差があればインソールで調整する
こうした小さな習慣の積み重ねが、股関節への負担軽減につながるとされています(引用元:https://rehasaku.net/magazine/hip/one-side/6082/、https://kumanomi-seikotu.com/blog/7073/)。
ストレッチ+筋トレの組み合わせで安定性をサポート
再発を防ぐには、中殿筋や腸腰筋を鍛えて骨盤を支える筋力を保つことも重要だと言われています。
ヨガマットやタオルを使い、自宅でもできる簡単なトレーニングがおすすめです。
- 中殿筋トレーニング:横向きに寝て上の脚をゆっくり持ち上げる
- 腸腰筋トレーニング:仰向けで片膝を抱え、太ももを軽く引き寄せる
- 内転筋トレーニング:ボールを膝で挟んで5秒キープ
どれも無理のない範囲で、1日5〜10分から始めるとよいと言われています。
引用元:
#股関節ケア #ストレッチ #中殿筋トレーニング #冷温法 #姿勢改善
5.病院での診断・治療法と受診の目安
股関節が左だけ痛い場合、「このまま様子を見ていいのか」「整形外科へ行くべきか」と迷う方も多いですよね。
ここでは、受診を考えるサインや、実際に病院で行われる検査・治療(検査)法についてわかりやすく紹介します。
受診を検討すべきサイン
次のような状態がある場合は、早めの来院がすすめられています。
- 痛みが数日~1週間以上続く
- 夜間や安静時にもズキズキする
- 歩行時に股関節が抜けるような感覚がある
- 可動域(足を開く・曲げるなど)が極端に制限されている
- しびれ、熱感、腫れを伴う
特に、痛みが「だんだん強くなる」「動かさなくても痛い」「片足をかばって歩く」などの症状が出ている場合は、股関節内部の変形や炎症、血流障害などの可能性もあるため、整形外科で一度確認しておくと安心と言われています(引用元:https://kumanomi-seikotu.com/blog/7073/)。
整形外科で行われる主な検査
来院すると、まず問診と触診で痛みの出方や動作時の変化を確認します。
その後、必要に応じて以下の検査が行われることがあります。
- レントゲン検査:骨の変形や関節の隙間を確認する基本的な検査
- MRI検査:軟骨・腱・関節唇・神経など、レントゲンでは見えない部分を詳細に観察
- 関節造影・超音波検査(エコー):関節内の滑膜炎や液貯留の有無、炎症部位を確認
これらの結果をもとに、どの組織に負担がかかっているかを丁寧に見極めるとされています。
保存療法:痛みを和らげる基本方針
股関節痛の多くは、**保存療法(手術を伴わない方法)**から始めるのが一般的です。
代表的なものは以下の通りです。
- 薬物療法:炎症や痛みを抑えるために鎮痛薬や湿布を使用する場合があります。
- 理学療法(リハビリ):専門家の指導のもと、股関節まわりの筋肉を整える運動療法を行う方法。
- 注射療法:関節内や周囲にヒアルロン酸などを注入して炎症を抑える施術もあります。
- 補助具の活用:歩行補助杖やインソールで股関節の負担を減らすことも有効とされています。
これらの方法を組み合わせて経過を観察し、痛みが軽減するケースも少なくありません(引用元:https://rehasaku.net/magazine/hip/one-side/6082/)。
手術・専門的な治療が検討されるケース
保存療法を続けても痛みや可動域の制限が改善しない場合には、手術的アプローチが検討されることもあります。
- 関節鏡手術:股関節唇損傷やインピンジメントなど、局所的なトラブルを修復する方法。
- 骨切り術や人工股関節置換術:変形性股関節症などで関節の変形が進んだ場合に行われることがあるそうです。
- 再生医療(PRP療法など):自分の血液成分を活用して炎症の回復をサポートする方法も一部の医療機関で導入されています。
いずれも、痛みの原因・年齢・生活スタイルなどを考慮しながら選択されると言われています。
「放っておけば治るかも」と我慢し続けると、関節の変形や可動域制限が進行する場合もあるため、違和感のうちに相談することが早期改善につながるとされています。
引用元:
#股関節痛 #整形外科 #MRI検査 #保存療法 #関節鏡治療