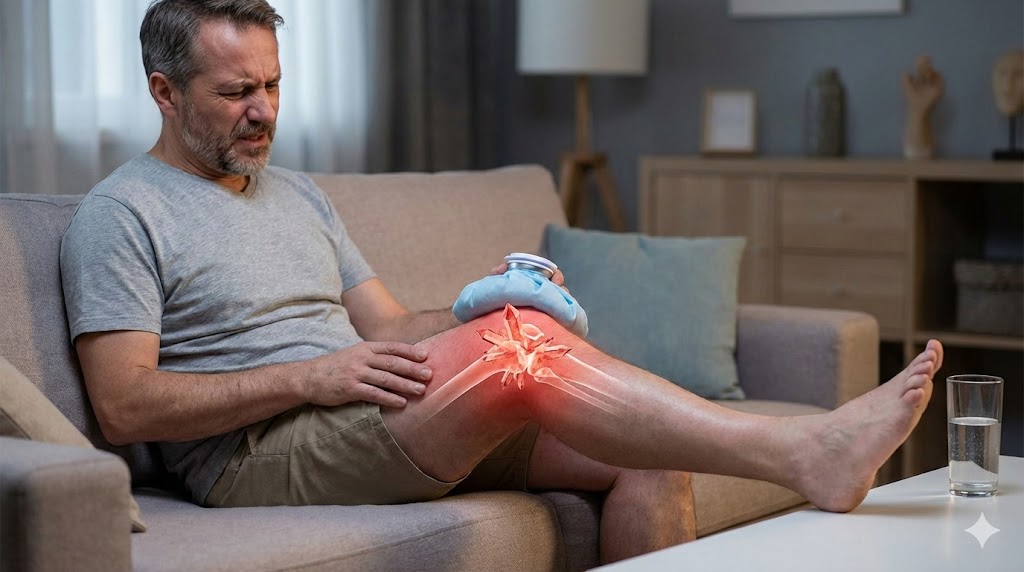
痛風で膝が曲がらないほどの激痛に襲われている方へ。膝に尿酸結晶が溜まると炎症で関節液が増え、物理的に曲げられなくなります。本記事では、今すぐ痛みと腫れを抑えるアイシングなどの応急処置や、放置してはいけない受診のサイン、根本的な治療法を専門的視点から解説します。
1.痛風で膝が曲がらなくなるのはなぜ?激痛と可動域制限のメカニズム
「朝起きたら急に膝が腫れ上がって、1ミリも曲げられない……」そんな経験はありませんか?実はそれ、膝の中で「火事」が起きているような状態なんです。
膝の中に「トゲ」が刺さっている!?激痛の正体
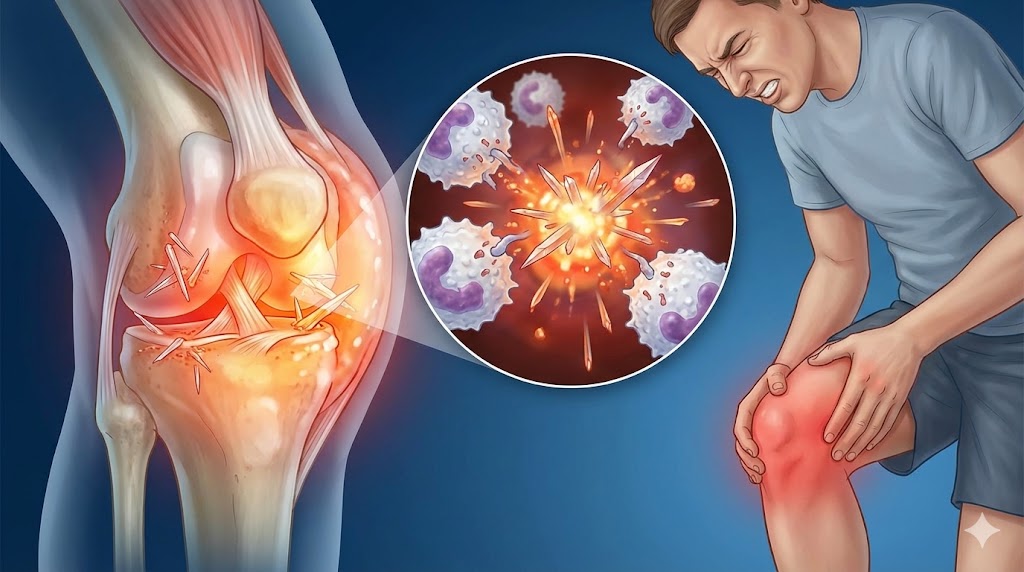
「膝が曲がらないほどの痛みって、中で何が起きているの?」と不安になりますよね。実は、血液中で増えすぎた尿酸が、関節の中で「尿酸塩」という鋭い結晶に変わってしまうことが原因と言われています。
このトゲトゲした結晶が、何らかの拍子に関節の中に剥がれ落ちると、体の免疫システムである白血球が「敵が来た!」と勘違いして攻撃を仕掛けるのです。これが痛風発作の始まりですね。この激しい攻防戦が、あの「風が吹くだけでも痛い」と言われる耐え難い炎症を引き起こすと考えられています。
「水」が溜まって物理的にロックされる仕組み
「痛みだけじゃなくて、パンパンに腫れて膝が曲がらないのはどうして?」という疑問も多いはずです。炎症が起きると、体は炎症を鎮めようとして、関節液という「水」を過剰に出す仕組みになっていると言われています。
この増えすぎた関節液が、膝の関節包という袋を内側からパンパンに膨らませてしまうため、物理的に動かせるスペースがなくなってしまうのですね。 「まるで膝の中にパンパンに膨らんだ風船が入っているような状態」とイメージするとわかりやすいかもしれません。この圧迫感によって、膝を曲げようとすると強烈な抵抗と痛みが生じ、結果として可動域が制限されてしまうと言われています。
#痛風 #膝の痛み #関節液 #可動域制限 #尿酸結晶
2.放置は危険!膝が曲がらない時に疑うべき「痛風以外」の疾患
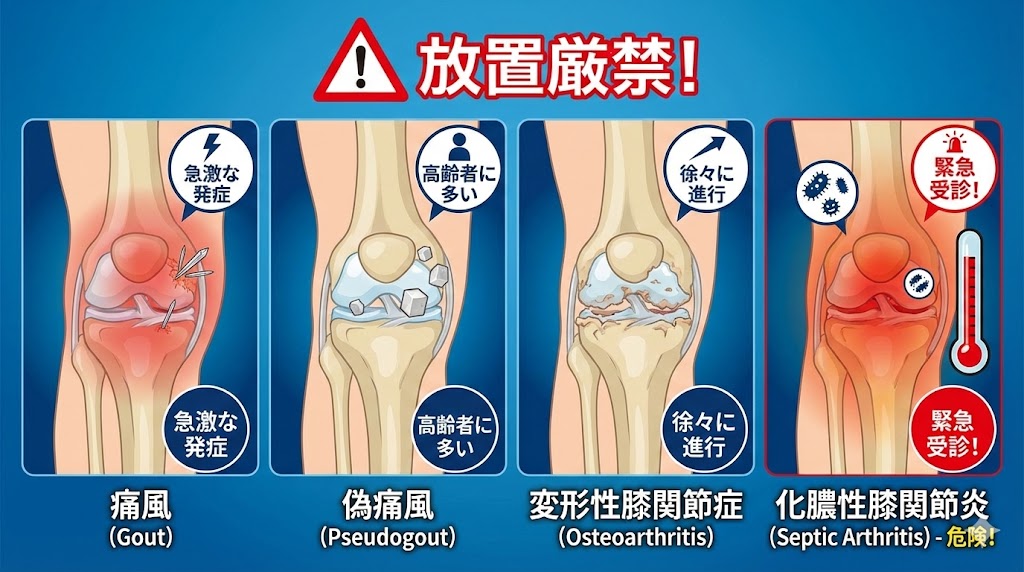
「この膝の痛み、本当に痛風かな?」と疑問に思うことはありませんか?実は、膝が曲がらなくなるほどの症状を出すトラブルは、痛風以外にもいくつか隠れていると言われています。
似ているけれど全然違う!「偽痛風」や「変形性」との見分け方
よく痛風と間違われやすいのが「偽痛風(ぎつうふう)」ですね。名前は似ていますが、原因は尿酸ではなく「ピロリン酸カルシウム」という結晶が関節に溜まることだと言われています。高齢の方に多く、痛風と同じように急激な腫れを引き起こすのが特徴です。
また、階段の上り下りで徐々に膝が曲がらなくなってきたなら「変形性膝関節症」の可能性も考えられます。こちらは加齢によって軟骨がすり減っていくもので、痛風のような「昨日は平気だったのに、今日は激痛」といった急激な変化とは少しタイプが違うと言われています。
要注意!一刻を争う「化膿性膝関節炎」のサイン
「ただの痛風だから放っておけばいいや」と考えるのは、少し危ないかもしれません。もし、痛みに加えて「ガタガタ震えるような寒気」や「高熱」がある場合は、細菌が関節に入り込む「化膿性膝関節炎」という緊急性の高い状態の恐れがあると言われています。
この場合は、関節の中で細菌が増殖して軟骨を壊してしまうため、早急に来院して検査を受ける必要があると考えられています。ご自身の状態が以下のどれに当てはまるか、一度落ち着いて確認してみてくださいね。
- 急激に膝が腫れ、赤くなっているか?
- 触ると火傷のような熱感があるか?
- 38度以上の発熱や全身のだるさはないか?
- 過去にも同じような痛みがあったか?
これらに該当する場合、特に発熱を伴うときは、自己判断せずに専門の先生による触診や検査を受けるのが安心への近道と言えるでしょう。
#偽痛風 #化膿性膝関節炎 #変形性膝関節症 #膝の熱感 #早期検査
3.【応急処置】膝の痛みと腫れを今すぐ和らげる「RICE処置」の進め方
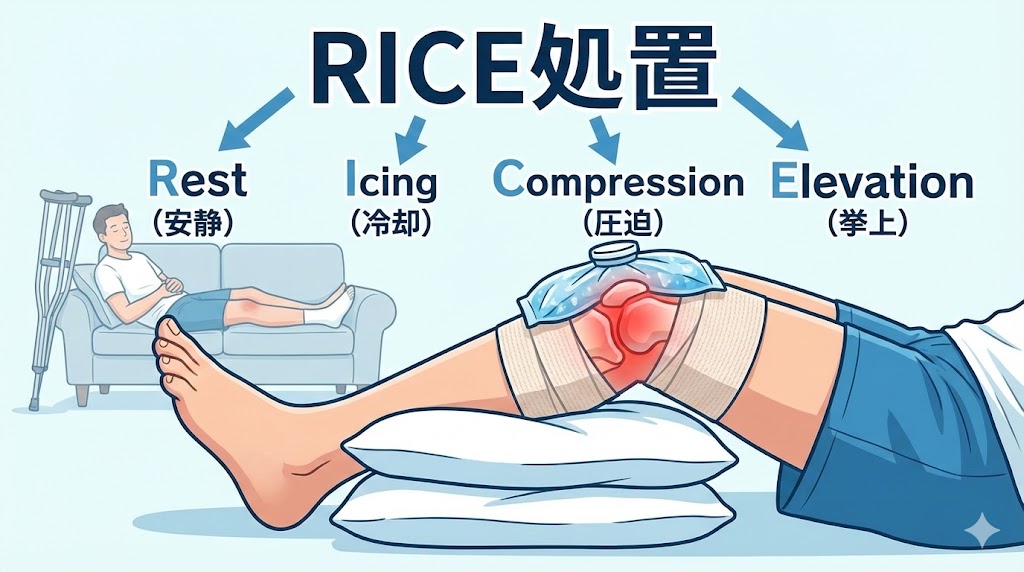
「膝が痛くて一歩も歩けない…」「パンパンに腫れていてどうしたらいいの?」と、パニックになっていませんか?そんな時、自宅でまず試してほしいのが「RICE処置」と呼ばれる応急的な施術法です。
炎症を広げないための「安静」と「冷却」のコツ
まずは何よりも「安静(Rest)」が大切だと言われています。痛みを我慢して無理に膝を曲げ伸ばししたり、歩き回ったりするのは逆効果になりかねません。できるだけ膝に負担をかけない楽な姿勢を見つけて、じっとしているのが改善への第一歩ですね。
次に欠かせないのが「冷却(Icing)」です。痛風の炎症は「火事」のようなものなので、氷水を入れた袋や保冷剤をタオルで包み、患部を15分から20分ほど冷やすのが良いと言われています。「お風呂で温まれば楽になるかも」と思うかもしれませんが、炎症がある時に温めるのは火に油を注ぐようなものなので、控えたほうが無難でしょう。
腫れを抑える「圧迫」と「挙上」のポイント
腫れがひどい場合には、「圧迫(Compression)」と「挙上(Elevation)」を組み合わせるのがおすすめと言われています。弾性包帯などで軽く圧迫することで、関節液が溜まりすぎるのを抑える効果が期待できるようです。ただし、締め付けすぎて血流を止めないように注意が必要ですね。
そして、横になれる状況であれば、クッションや枕を使って膝を心臓よりも高い位置に持ち上げてみてください。こうすることで、膝に溜まった血液や水分が心臓に戻りやすくなり、パンパンに張った圧迫感の緩和につながると考えられています。これらのステップを丁寧に行うことで、激しい痛みも少しずつ落ち着いてくる可能性があると言われています。
#RICE処置 #膝のアイシング #応急処置 #安静第一 #膝の腫れ改善
4.何科に行くべき?病院を受診するタイミングと検査・治療の流れ
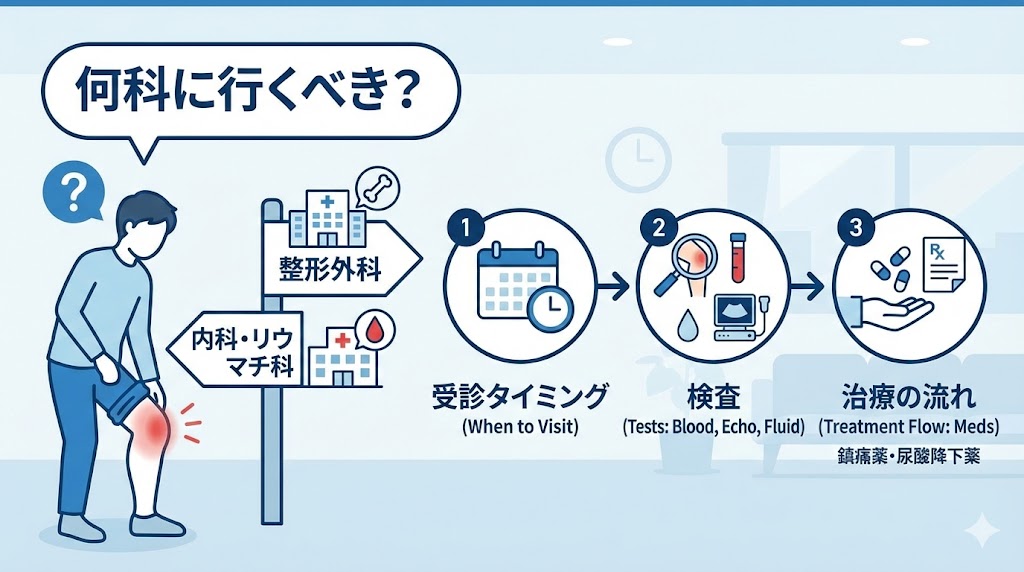
「膝が痛くて動けないけど、これって内科?それとも整形外科?」と迷ってしまいますよね。痛風は「血液の病気」としての側面と、「関節のトラブル」としての側面があるため、どちらに行くべきか判断に困る方も多いようです。
迷ったらどこへ?来院先の選び方と詳しい検査
膝がパンパンに腫れて曲がらないといった、明らかな関節のトラブルがある場合は、まずは「整形外科」を訪ねるのが一般的だと言われています。関節の炎症具合や、骨に異常がないかを直接確認してもらえるからですね。一方で、尿酸値をコントロールするなどの根本的な相談をしたいときは「内科」や「リウマチ・膠原病内科」も選択肢に入ると考えられています。
検査では、血液検査で尿酸値を測るだけでなく、エコー(超音波)検査で関節の中に尿酸の結晶が溜まっていないかを確認することもあるようです。さらに、膝に溜まった水を抜き、その中に結晶が混ざっていないかを調べる関節液検査を行うことで、他の病気ではないかをより正確に判断できると言われています。
激痛を抑えるために!よく使われるお薬の種類
来院した際、多くの方が一番に望むのは「この痛みを今すぐ取ってほしい!」ということではないでしょうか。検査の結果、痛風と判断された場合には、炎症を抑えるための即効性が期待できるお薬が処方されることが一般的だと言われています。
例えば、発作が起きそうな予兆期には「コルヒチン」、激しい痛みが出ている最中には「NSAIDs(非ステロイド性抗炎症薬)」、それでも落ち着かない場合には「ステロイド」といった具合に、症状の段階に合わせて使い分けられるようです。これらのお薬を適切に使用することで、曲がらなかった膝の痛みも数日から1週間ほどで徐々に改善に向かうと言われています。ただし、自己判断での服用は避け、必ず専門の先生の指示に従うことが大切ですね。
#整形外科 #内科受診 #関節液検査 #痛風の薬 #尿酸値チェック
5.二度と繰り返さないために!膝の痛風発作を予防する生活習慣の改善

「あの地獄のような痛みを二度と味わいたくない……」と、心から感じている方は多いですよね。膝の痛みが落ち着いた時こそ、実は本当の「改善」へのスタートラインだと言われています。
毎日の食事と水分、お酒との上手な付き合い方
尿酸値を上げないためには、日々の食生活がとても大切だと考えられています。レバーや白子といったプリン体の多い食べ物を控えるのはもちろんですが、意外と見落としがちなのが「水分摂取」ですね。お水をたくさん飲んで尿と一緒に尿酸を体の外へ出すことが、結晶を溜めないコツだと言われています。
「お酒はどうしてもやめられない」という声も聞こえてきそうですが、やはりビールにはプリン体が多く含まれているため、注意が必要でしょう。アルコールそのものに尿酸値を上げる作用があると言われているので、休肝日を作ったり、量を控えめにしたりする工夫がおすすめですね。無理のない範囲で、少しずつ習慣を変えていくのが無理なく続けるポイントかもしれません。
痛くない時こそ大切!継続的な来院と尿酸コントロール
痛みがなくなると、ついつい通院をやめてしまいたくなりますよね。でも、痛くない時期こそ、血液中の尿酸値を一定に保つための「尿酸降下薬」によるコントロールが非常に重要だと言われています。
関節の中に残っている尿酸の結晶は、すぐには消えてくれないと言われています。根気よく検査を続け、お薬で尿酸値を低い状態で維持することで、少しずつ結晶を溶かしていくイメージですね。 「喉元過ぎれば熱さを忘れる」と言いますが、定期的な来院を習慣にして、先生と一緒に体の内側から整えていくことが、再発を防ぐための一番の近道だと言えるでしょう。
#食事療法 #水分補給 #プリン体制限 #尿酸値コントロール #再発予防