脊柱管狭窄症 やってはいけないこと を知ることで、痛み・しびれの悪化を防ぎましょう。重い物を持つ・腰を反る・長時間同じ姿勢・無理なストレッチなど、各NG動作の理由と代替策、さらに専門家の視点からのアドバイスを網羅解説します。
1.脊柱管狭窄症の基礎知識と悪化メカニズム
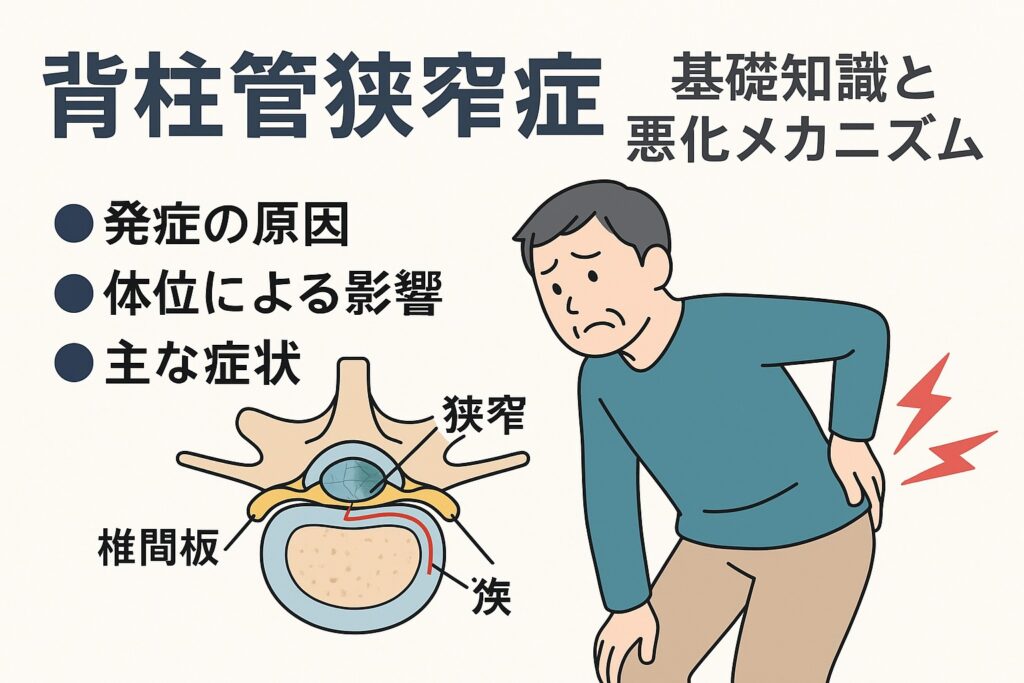
脊柱管狭窄症は、背骨(椎骨)が連なってできる“トンネル”のような通り道、つまり脊柱管が狭くなって、中を通る神経(馬尾・神経根など)が圧迫される状態を指すと言われています。 オムロンヘルスケア+2北里大学+2
主な発症原因(加齢・変性・構造変化など)
まず最も一般的なのは「加齢変化」です。年を重ねるにつれて椎間板は水分を失って厚みが減り、弾力性も低下して後方へ膨らみやすくなります。また、椎骨の骨棘(骨のとげ)形成、椎間関節の変形、黄色靱帯(背骨をつなぐ靱帯)の肥厚・弾性低下などが進行し、これらが脊柱管を狭める要因になると考えられています。 hachiya.or.jp+3とみた整形外科クリニック |+3sagamihara.hosp.go.jp+3
さらに、もともと脊柱管自体が狭い(先天性)ケースや、脊椎すべり症・側弯症・外傷後変形などが重なって発症リスクを高めることもあると言われています。 sagamihara.hosp.go.jp+3医療法人 全医会 あいちせぼね病院+3信愛会 交野病院+3
肥満や腰の酷使、喫煙なども椎間板や椎間関節への負荷を強め、変性を促す可能性が示唆されているとの報告もあります。 hachiya.or.jp+3sagamihara.hosp.go.jp+3医療法人 全医会 あいちせぼね病院+3
体位変化と脊柱管内圧 ― なぜ「反る」「ねじる」が危ないのか
この節では、立っている・前かがみ・反らす・屈むなどの体位変化が、脊柱管内や神経への圧力をどう変えるか、という観点から「なぜ動作が危ないか」を説明します。
立位/前かがみ/後屈(反る)/屈む(前屈)での圧力変化
- 立位(背筋を伸ばした直立姿勢):この状態では、椎間板後方の空間や椎間関節間がある程度開いており、圧迫が少ない場合があります。
- 反らす(後屈)動作:背骨をそらす動作では、後方(背中側)の椎間孔や神経根出口部が狭められがちで、神経への圧迫が強まる可能性があります。
- 前かがみ・屈む(前屈)動作:前屈姿勢では椎間板前方が圧迫され、後方のスペースが相対的に広がることが多く、神経への引き伸ばし・緩和する効果を生むと言われています(実際、前かがみ姿勢で症状が軽くなる患者も多いです) 北里大学+3済生会+3sagamihara.hosp.go.jp+3
また、体をねじる(回旋)動作は、椎間関節や椎間孔にねじれ負荷がかかることで、既に狭くなっている部分に余計なストレスを与える可能性があります。
こうした体位変化の中で、反る・ねじる動作は特に“後方を狭める方向”に働き、神経圧迫を強めやすいと考えられています。
典型的な症状 ― 間欠性跛行・しびれ・痛みなど
狭窄によって神経が圧迫・血流障害を受けると、以下のような典型的な症状が生じると言われています。
- 間欠性跛行(かんけつせいはこう)
歩き始めてしばらくすると足の痛み・しびれ・重だるさなどで歩けなくなり、少し休むとまた歩けるようになる、このような繰り返しを間欠性跛行と呼びます。 国土交通省+4済生会+4野中腰痛クリニック+4
脊柱管狭窄症では、神経が圧迫されて血流が低下したり、神経刺激に過敏になったりして、歩行時にこのような症状が出やすいとされています。 J-STAGE+2日本オフィシャルアカウント+2 - しびれ・異常感覚
足先や下肢に、ビリビリ・チクチク・感覚が鈍くなるといったしびれが出ることがあります。背骨の変形や靱帯の突出・圧迫によって神経線維が刺激を受けるからだと考えられています。 sagamihara.hosp.go.jp+3北里大学+3笹塚21内科ペインクリニック |+3 - 痛み・下肢痛
歩行・立位・体を起こす動作時に腰痛、臀部痛、下肢への放散痛が出ることがあります。特に反る動作で痛みが強くなる傾向があります。 tateyama-seikei.com+2笹塚21内科ペインクリニック |+2 - 脱力・感覚低下・排尿排便異常(重症例)
進行すると、下肢の筋力低下(膝が抜ける、足に力が入らないなど)や、排尿・排便のコントロール異常が現れるケースも報告されています。 シンセルクリニック – ひざ・肩・股関節に特化した再生医療専門クリニック+3北里大学+3日本オフィシャルアカウント+3
#脊柱管狭窄症 #神経圧迫 #間欠性跛行 #体位変化 #下肢しびれ
2.避けるべき日常動作 6〜8選(やってはいけないこと)

以下は、脊柱管狭窄症の方が注意すべき日常動作です。どの動作がなぜ危険かを理解し、可能な限り回避・工夫することが大切だと言われています。
重いものを持ち上げる/中腰姿勢
なぜ危ないか:重い荷物を持ち上げるとき、腰に過度な負荷がかかり、背骨周囲に圧力が集中しやすくなります。さらに中腰姿勢では腰椎の前傾や椎間孔の狭窄が進み、神経への圧迫が強まる可能性があると言われています。
どう悪化するか:神経根が既に狭くなっている部分にさらに圧がかかることで、痛みやしびれが急増したり、間欠性跛行が悪化するおそれがあります。
回避行動:荷物はできるだけ軽くする、膝を曲げてしゃがんで持ち上げる(スクワット姿勢を使う)、荷物を体に近づけて持つ、分割して持つなど工夫するのが推奨されます。
腰を反る動作(後屈/背筋を伸ばす運動)
なぜ危ないか:背骨を後ろにそらす動作は、椎間孔や椎間隙のお尻側をさらに狭めやすく、神経圧迫を強める方向での力がかかると考えられています。実際、症状が強い場合には「腰を強く反らす/背屈運動は避けたほうが良い」とされる例もあります。 osaka-seboneatama.com
どう悪化するか:反ることで神経の通りが極端に圧迫され、しびれや痛みが強まって歩行制限が出ることがあります。
回避行動:無理に背筋を反らせるストレッチは控え、むしろ軽く前屈気味にして腰椎後方の隙間を確保できる体勢を意識する、反らす運動をする場合は医師・理学療法士の指導下で慎重に行う、などが考えられます。
腰を捻る(回旋)動作
なぜ危ないか:捻る動作では椎間関節や椎間隙にねじれストレスがかかることで、もともと狭くなっている部分にさらなる圧迫や摩擦を生じさせやすいと言われています。
どう悪化するか:神経根部にひずみや負荷が加わり、急激な痛み・しびれを誘発することがあります。
回避行動:捻る必要のある場面では身体全体を向ける、足を使って向きを変える、捻らないような動線設計にする(たとえば服を後ろから取るのではなく前から取りやすい場所に置くなど)。
長時間同一姿勢(座りっぱなし・立ちっぱなし)
なぜ危ないか:同じ姿勢を長時間続けると、血流が停滞しやすく、筋肉が硬くなり神経周囲の柔軟性が低下すると言われています。さらに、重力負荷がずっとかかり続ける時間が長くなることで、脊柱管・椎間孔への圧力も持続的にかかる可能性があります。
どう悪化するか:腰のこわばり・違和感が増し、しびれ・痛みが発生または悪化しやすくなります。特に、長時間座ることで腰椎にかかる負荷が増大するという報告もあります。
回避行動:1時間に1度は立ち上がってストレッチや歩行を挟む、立位⇔座位を交互にする、姿勢を変えるよう意識する、休憩タイミングを決めるなど。
痛みを我慢して無理に運動する
なぜ危ないか:症状があるのに我慢して動くと、すでに圧迫を受けている神経への刺激が強まりやすいと考えられています。過度な運動や無理な動きを続けると逆効果になる可能性が指摘されています。 マイナビコメディカル+1
どう悪化るか:痛み・しびれが急激に悪化したり、長期化する可能性があります。また、姿勢をかばおうとして変な体の使い方をして別部位を痛めることもあります。
回避行動:症状が強い時は無理しない、痛みを越えて動くのではなく症状の範囲内で行動する、運動やストレッチを始める際は段階的・低負荷なものから始め、痛みが出たら即中止する。
急激な動作・ジャンプ・振動のある動作
なぜ危ないか:激しい衝撃や振動、急な動きは背骨・椎間部にショックを与え、神経への刺激や振動ストレスを増加させる可能性があります。
どう悪化するか:ぎくっとした痛み、しびれの悪化、神経の炎症を誘発する可能性があります。
回避行動:段差を大きくとらないようにする、ジャンプ運動や激しいスポーツは避ける、振動が伝わりにくい歩行用具や靴を使うなど配慮する。
過度なストレッチ・無理な柔軟体操
(これは7〜8選に含めるとすれば)
なぜ危ないか:過度なストレッチでは、関節や椎間板・靱帯に負荷をかけすぎ、逆に神経を引き伸ばす刺激を与える可能性があると言われています。 芦屋ACU-治療院 |
どう悪化するか:かえって痛み・しびれを誘発する、症状域を広げるおそれがあります。
回避行動:ストレッチは控えめに、痛みが出ない範囲でゆっくりと行う。指導者のもとで安全な範囲を確認する。
#脊柱管狭窄症 #捻る動作 #無理な柔軟 #体位変化 #NG行為
3.各NG動作への代替案・注意すべきポイント
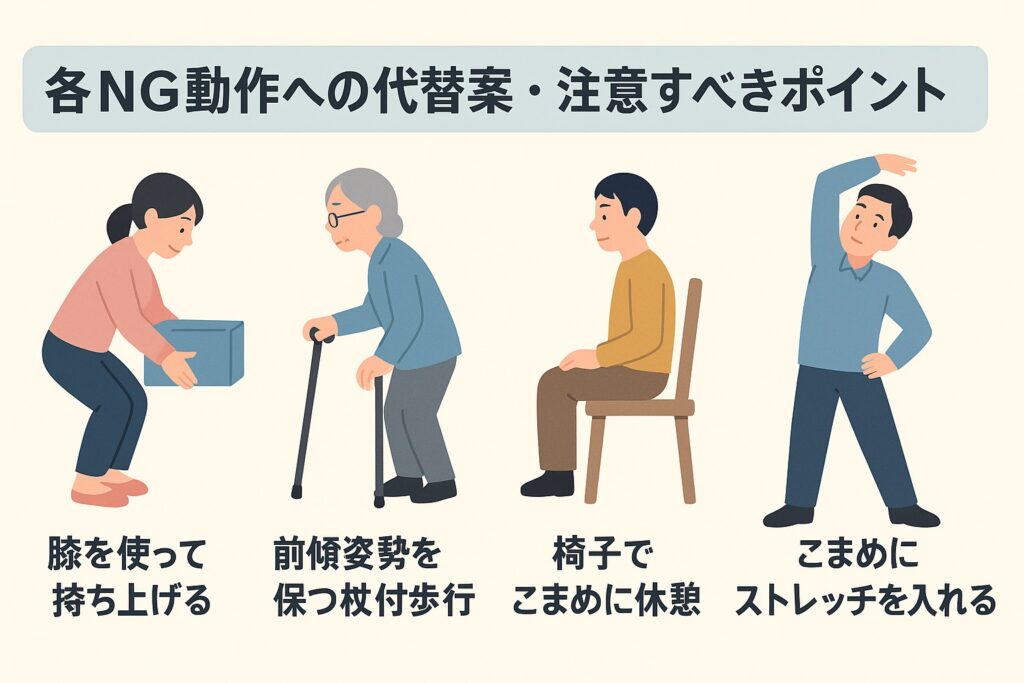
G動作をただ止めるだけでなく、「こうすれば負荷を下げられる」具体策を知ることが大切です。以下、各動作ごとの代替案と注意点を紹介します。
重い荷物・中腰動作の代替・工夫
「重い荷物、持ちたくなるけど…」と思う場面は多いですよね。こういうときは、荷物を分ける、補助具を使う、膝を使って持ち上げるといった工夫が勧められています。たとえば大きな買い物袋は小分けにして持つ、キャリー付きにするなどです。
無理な中腰は避け、しゃがんで膝を使って持ち上げるスクワット風姿勢を活用する、荷物は体の近くに保持する、持ち上げる高さをなるべく低くするよう設計するなどの配慮が効果的です。
反らす・後屈動作の代替・注意点
「背筋を伸ばそう」と思って過度に反らすと、椎間孔・後方が押し狭められ、かえって神経に負荷がかかりやすいと言われています。
代わりに、腰を適度に前かがみ(前傾)傾けを保つ動線を設けたり、反らす運動を行うなら医師・理学療法士の監修下でほどほどに行ったりするのがいいでしょう。
また、背筋を伸ばすストレッチではなく、股関節を使って屈伸するタイプの動きで腰の負荷を分散させるように工夫するのも一つの手です。
捻る(回旋)動作の代替・注意点
物を取る・振り向くなどで腰を捻る場面ってありますよね。でも捻ると関節や椎間部にひずみストレスが加わりやすいのです。
代替案としては、身体全体を向ける、足で回転させる、捻らないように手の届く配置に物を並べる動線設計、などがあります。捻りを最小化するよう動線を再配置する工夫が効果的です。
長時間同一姿勢に対する代替・注意点
座りっぱなし・立ちっぱなしを続けると、血流悪化・筋硬直・神経まわりの柔軟性低下を招きやすいと言われています。
対応策として、1時間おきに立ち上がって軽いストレッチや歩行をする、座位と立位を交互に切り替える、椅子でこまめに休むといった方法が有効です。
姿勢を意識して変える、背もたれ角度を変える、小休止タイミングを決めておくなどもポイントです。
痛みを我慢して無理に運動する代替・注意点
「痛いけど頑張ろう」と無理をすると、すでに圧迫を受けている神経へ過剰刺激を与えてしまう可能性があります。
代替としては、痛みの許容量(閾値)を超えない範囲で動くこと、段階的・低負荷運動から始めること、痛みが出たら即中止するという方針が勧められています。
また、専門家(理学療法士など)の指導の下で無理なく進めるのが安心です。
急激な動作・ジャンプ・振動の代替・注意点
急な動きや振動は背骨にショックを与え、神経刺激を強くすることがあります。
代替案として、段差を小さく取る、着地をソフトにする、ジャンプ運動を控える、振動を吸収しやすい歩行具・靴を使う、無理な動きを回避するなどの対応が考えられます。
#脊柱管狭窄症 #捻る動作 #無理な柔軟 #注意点 #NG行為
4.症状がひどくなったら注意すべき兆候と対処法

足の脱力・筋力低下
「最近、足に力が入りづらくなってきた」と感じたら要注意です。脊柱管が狭くなることで神経が長時間圧迫されると、神経末端への信号伝達が阻害されて、筋力低下や脱力が起こる可能性があると言われています。特に階段を降りるときや歩行時に膝ががくっとなるような感覚が出る場合は、早めの対応が望ましいとされています。
歩行距離の急激な低下
「以前は1000 m歩けたのに、今は200 mで休まないと歩けない」という変化があれば、病状の進行を疑うひとつのサインです。歩行中にしびれ・痛みが増して歩けなくなる「間欠性跛行」の症状が顕著になるケースでは、神経への圧迫が強まっている可能性があります。歩ける距離が急に落ちるようなら、重症化の懸念も出てきます。
排尿・排便の異常(会陰部感覚異常など)
排尿・排便コントロールに何らかの違和感が出るのは、比較的重い症例で見られるサインとされています。たとえばおしっこがもれそう/出にくい、便秘とは異なる排便障害、会陰部(股の付近)まわりにしびれや感覚の変化が出るなど。こうした神経支配の異常は、馬尾症状(ばびょうしょうじょう)の可能性も含めて、速やかに専門医に相談する必要があると言われています。
保存療法(非手術的治療)をまず選ぶ基準
多くの場合、まずは保存療法から始めることが一般的だと言われています。保存療法とは、薬物療法、理学療法、ブロック注射、装具などを用いて、痛みや炎症をコントロールしながら機能を維持する方法です。急激な進行がない限り、数か月~半年程度の試行期間が設けられることが多いとされています。
ただし「歩行がほとんど不能」「日常生活が著しく制限される」「神経麻痺が進行している」などの状態では、保存療法だけでは改善を期待しにくいと判断されるケースもあります。
手術を検討すべきタイミング・判断基準
手術が検討される目安としては、次のような状態が挙げられると言われています:
- 排尿・排便異常を含む馬尾症状の出現
- 脚の筋力低下・麻痺性の脱力が進行
- 保存療法を一定期間継続しても症状改善が見られず、日常生活に著しい支障が出ている
- 歩行距離が著しく短くなり、QOL(生活の質)が保てない
手術としては、神経を圧迫している骨・靱帯を削って除圧する「除圧術」、もしくは不安定性があるケースで椎間固定を併用する「固定術」が一般的な選択肢と言われています。 ([turn0search8]、[turn0search1]、[turn0search2])
ただし、最終的な判断は患者の年齢・全身状態・合併症などを総合的に見た上で医師が行うべきです。
来院前にできる準備 — スムーズな会話と検査支援のために
痛み記録・動作日誌をつける
まず有用なのは、痛みの時間帯・強さ・誘因となる動作・休息後の変化などをメモしておくことです。たとえば「立って5分で足がしびれ始める」「前かがみで軽くなる」「夜間痛が増す」など、日々の変動パターンを記録しておくと、医師との相談がスムーズになります。
動作制限の記録・歩行距離測定
「普段はどのくらい歩けるか」「どの動作で特に痛みが出るか」など、普段の導線を意識して記録しておくと良いでしょう。歩行可能距離がどの程度かを把握しておくと、病態の進行度や改善効果を追いやすくなります。
画像データ・過去検査情報を整理
もし過去に撮影したレントゲン・MRI・CT画像・診断報告書などがあれば、持参またはデータ形式で準備しておくことをおすすめします。医師側はこれらを見ながら、狭窄程度や変形・不安定性の有無を判断しやすくなります。
また、医師に伝えたい主訴や質問事項を紙に書いてまとめておくと、診察時に聞き漏らしを防ぎやすくなります。
#脊柱管狭窄症 #手術 #保存 #画像データ #来院前
5.よくある質問/ケース別注意点(読者の疑問対応型)

Q. 腰を反らすストレッチはすべて避けるべき?
A. 「背中を伸ばすと気持ちいいからつい…」という声はよくあります。ただ、脊柱管狭窄症では後屈(腰を強く反らす動作)で神経への圧迫が増すと言われています(引用元:日本整形外科学会、osaka-seboneatama.com)。
ただしすべての反る動作が即NGというわけではなく、軽度であれば問題ない場合もあります。大事なのは「痛みが強く出るかどうか」を基準にし、無理な範囲で行わないことです。前かがみの姿勢や軽いストレッチで緩和する方も多いので、自分の体に合わせて調整するのが良いとされています。
Q. 腹筋・背筋トレーニングはやっていい?
A. 「筋力が落ちるのは怖いから、運動は続けたい」という方も少なくありません。腹筋や背筋の強化自体は体幹の安定に役立つと言われていますが、やり方を誤ると逆に腰へ負担をかけることもあります(引用元:co-medical.mynavi.jp)。
腹筋運動で足を固定して大きく起き上がるタイプは避け、ドローイン(呼吸に合わせてお腹を凹ませる)や軽いブリッジ運動などの低負荷トレーニングが推奨されるケースが多いです。
Q. 運動を全くしないと筋力低下が不安…どうすれば?
A. 安静にしすぎると確かに筋力が落ちやすい、とも言われています。実際に、ウォーキングや自重トレーニングなど軽度な運動は血流改善や下肢筋力維持につながると報告されています(引用元:saiseikai.or.jp)。
「痛みがない範囲で、こまめに短時間歩く」「途中で休憩を挟みながら距離を伸ばす」など、自分に合ったペースで継続するのがおすすめです。
Q. 手術後はいつから動いていい?
A. 「術後どのくらいで動けるのか?」は多くの方が気になるところです。一般的には、除圧術などの手術後は翌日から歩行訓練が始まるケースもあると説明されています(引用元:東京医科歯科大学病院、tateyama-seikei.com)。
ただし、年齢や体の状態、術式の違いによって大きく異なります。退院後もリハビリを継続し、医師や理学療法士の指導を受けながら段階的に動作範囲を広げていくことが重要とされています。
#脊柱管狭窄症 #よくある質問 #ストレッチ注意点 #筋力トレーニング #リハビリと運動