坐骨神経痛 しびれに悩む方へ。腰・お尻・太もも裏〜ふくらはぎに広がるしびれの原因・セルフチェック・整形外科受診の目安・家でできるストレッチ・予防法を、専門クリニック監修の最新知見を元にわかりやすく解説します。
1.坐骨神経痛 しびれとは?――基本知識を押さえる
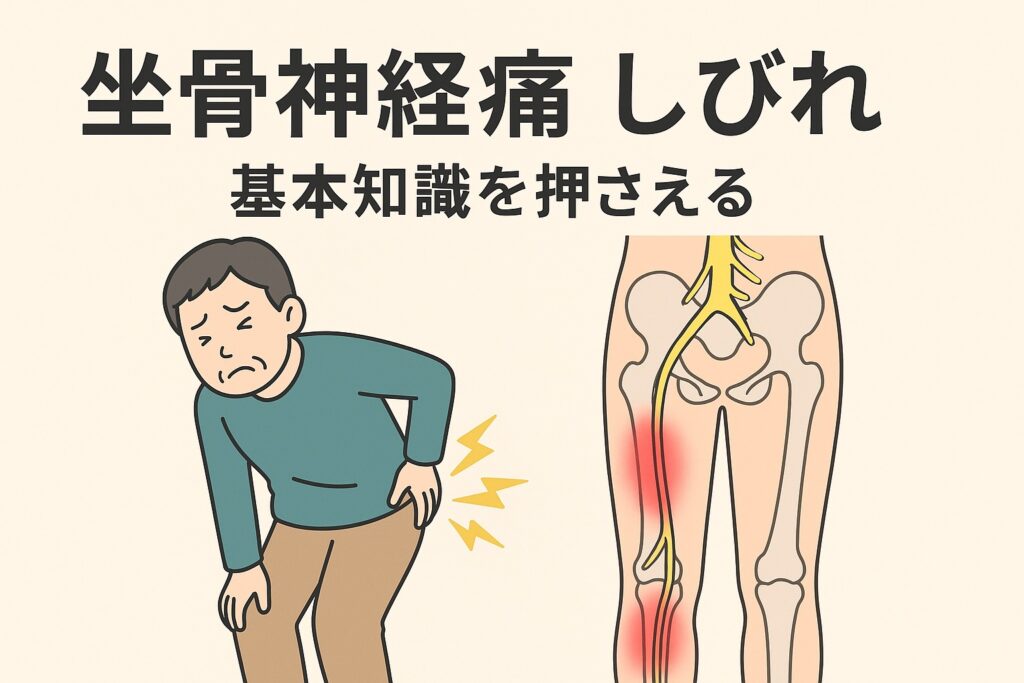
坐骨神経痛とは何か
「坐骨神経痛 しびれ」というと、腰からお尻、太もも裏・ふくらはぎ、足先にかけて“ピリピリ”“ジンジン”“チクチク”としたしびれや、灼熱感・締めつけられるような感覚が出る状態を指すことが多いです。 このとき注意すべきは、この名前自体が「症状を表す言葉」であって、特定の病名ではないという点です。
つまり「腰の神経が何らかの原因で圧迫・刺激を受けて、下肢に向かってしびれや痛みが生じている」状態、と理解しておくとイメージがつかめます。
しびれが出るメカニズム
どうして「しびれ」が出るかというと、主に次のような流れです。まず、腰椎や骨盤の状態、または筋肉・靭帯の緊張などで、身体を走る太い神経である「坐骨神経(お尻から足にかけて伸びる長い神経)」が圧迫・刺激を受けます。
その結果、神経を通じて「感覚情報」が正しく伝わらず、“しびれる”“チクチク”“ジンジン”という異常な感覚として現れる、とされています。
しびれが長く続いたり、動作で悪化したりする場合は、筋力低下や歩行の変化などにつながることもあり注意が必要です。
典型的な症状の出方
典型的な出方としては、次のようなものがあります。
- お尻〜太もも裏〜ふくらはぎ〜足先という坐骨神経の走行に沿った部位に、片側(あるいは両側)にしびれ・痛みが出ることが多いです。
- 長時間座ったまま・立ち続ける・歩いていると出る、また姿勢を変えると悪化する、というパターンが見られます。
- 「単なる腰痛」だけではなく、“足の裏がしびれて靴下がはきづらい”“座っているとお尻がジンジンする”“足を組むと症状が増す”など、普段の動作で気になる変化が出ることもあります。
これらの点が「ただの腰が痛い」状態と比べて「坐骨神経痛 しびれ」の可能性を考えるキッカケになります。
このように、「坐骨神経痛 しびれ」は “症状名”として捉え、原因を探ることが大切 と言われています。 また、症状が生活に影響を与える前に、少しでも“しびれが出始めたな”と感じたら、放置せずセルフチェックや動作・姿勢の見直しを始めることが望ましいです。
次の章では、実際に「原因とリスク要因」を掘り下げていきましょう。
#坐骨神経痛 #脚のしびれ #腰のお尻痛み #神経圧迫 #セルフケア
2.坐骨神経痛 しびれの主な原因とリスク要因
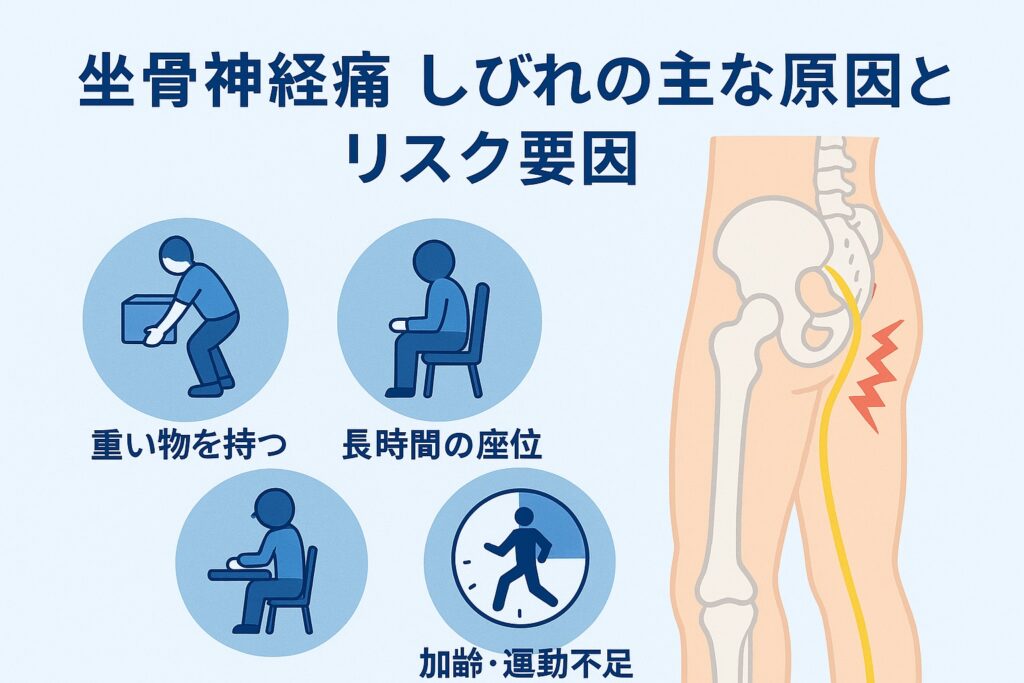
代表的な原因疾患について
「腰椎椎間板ヘルニア」や「腰部脊柱管狭窄症」、さらには「梨状筋症候群」といった疾患が、しびれを伴う 坐骨神経痛 の原因としてよく挙げられています。例えば椎間板ヘルニアでは、腰の骨と骨の間にあるクッション状の椎間板が飛び出して神経を圧迫すると言われています。また、脊柱管狭窄症では加齢や背骨の変形により「神経の通り道」が狭くなって、神経根が刺激を受けやすくなるそうです。一方、梨状筋症候群はお尻の深部にある筋肉(梨状筋)が坐骨神経を締めつけることで、脚にしびれや痛みを出す場合があるとされています。
このように、しびれを引き起こす背骨・腰・臀部周辺の構造異常や筋肉の緊張が、主な原因として考えられます。
生活習慣・姿勢・体型といったリスク要因
次に、しびれを発生・悪化させやすいリスク要因について触れます。たとえば「長時間同じ姿勢(特に長い座位)」「体を反らす姿勢」「脚を組む・猫背」など、腰やお尻に偏った負荷をかける習慣が“神経にかかるストレス”を高めると考えられています。また、運動不足や体重の増加も要注意。腰への負担が増えることで椎間板や関節が変形・老化し、結果として神経圧迫のリスクが上がるとされています。 加えて、年齢を重ねるほど背骨の構造に変化が出やすく、50歳以上では脊柱管狭窄症が原因となるケースが多くなるとも言われています。
要するに、「構造的な原因+生活習慣的な負荷」が重なったときに、しびれという症状が出やすい、ということですね。
複数要因が重なると注意が必要
さらに重要なのは、原因が一つだけでなく 複数重なることで症状が出やすくなる という点です。例えば、椎間板ヘルニアがある人が、さらに運動不足・長時間座位・体重増加といった要因を抱えていたら、よりしびれの出現・持続につながる可能性が高まると言われています。また、しびれが長引いたり、脚の筋力低下・歩行困難・排尿排便の異常が出た場合は、「ただの腰痛」ではなく重篤な疾患が原因になっている可能性もあるため、早めの確認がすすめられています。
つまり、「原因を知る」「自分のリスク要因を把握する」ことが、しびれを改善・予防するための第一歩になります。
坐骨神経痛 しびれの主な原因には、背骨・神経・筋肉・生活習慣という複数の視点が関わっており、それぞれがどのように影響しているかを理解しておくことが非常に大切だと言われています。
次のセクションでは、症状チェックと来院の目安について見ていきましょう。
#坐骨神経痛 #脚のしびれ #腰椎椎間板ヘルニア #脊柱管狭窄症 #生活習慣改善
3.セルフチェック&診察を受ける目安

自分でできる“しびれチェックリスト”
「坐骨神経痛 しびれかもしれないけど、病院へ行くほどかな?」——そう迷う人は多いものです。実際、軽度なうちは生活の中でセルフチェックをして、症状の進行を見極めることが大切だと言われています。
以下の項目を確認してみてください。
- お尻・太もも裏・ふくらはぎにかけてジンジン・ピリピリしたしびれがある
- 座っているとお尻や脚が重だるく、立ち上がると痛む
- 歩くと脚がつっぱる・感覚が鈍い・疲れやすい
- 寝返りや前かがみの姿勢でしびれが強くなる
- 片脚だけがしびれる、または冷感がある
これらのうち複数が当てはまる場合、「坐骨神経への圧迫や刺激」が起きている可能性があると言われています。
セルフチェックはあくまで“目安”ですが、自分の体のサインを見逃さないきっかけになります。
こんなときは整形外科・ペインクリニックへの来院を検討
しびれが一時的なものなら数日で落ち着くこともありますが、次のようなケースでは早めに整形外科やペインクリニックへの相談がすすめられています。
- しびれが2週間以上続いている
- 安静にしても改善せず、歩行や立ち座りがつらい
- 太ももや足の筋力が弱くなった感覚がある
- 排尿・排便がしづらくなった
- 夜間痛や感覚麻痺が強くなっている
これらは神経への圧迫が強いサインとされ、放置すると日常動作にも支障が出る恐れがあるため注意が必要です。
医療機関では、まず触診や動作確認を行い、その後必要に応じてレントゲンやMRI検査などを実施すると言われています。
来院時に伝えると良いポイント
診察時には、以下の点を伝えるとスムーズです。
- いつ頃からしびれが出たか(発症時期)
- どの部位に出るか(片脚・両脚・範囲)
- どんな動作・姿勢で強くなるか(座る・立つ・歩くなど)
- 日常生活で支障がある場面(家事・仕事・睡眠など)
これらを整理しておくことで、医師が原因を特定しやすくなり、検査の精度も上がると言われています。
「坐骨神経痛 しびれ」は、早い段階で自分の体の変化に気づけるかどうかが鍵になるとされています。しびれを「様子見」で終わらせず、“気になるときは確認”を意識してみましょう。次の章では、家庭でできるセルフケアと改善のポイントを紹介します。
#坐骨神経痛 #脚のしびれ #セルフチェック #整形外科来院 #神経圧迫
4.自宅でできる対策・セルフケア(しびれを和らげる)

日常生活で見直したい動作&姿勢
「『坐骨神経痛 しびれ』が出ちゃった…どうしよう?」というとき、まずは日々の“動き方・過ごし方”を少し見直すことが、実は効果的だと言われています。
例えば、長時間同じ姿勢で座り続ける、脚を組んでしまう、前かがみや体をねじる動作を無意識にくり返している――こうした習慣が、腰・お尻・脚にかけて神経や筋肉の負担を高める可能性があります。
ですから、姿勢を変えるタイミングを意識したり、立ち上がって伸びをしたり、座るときも「背筋を伸ばす」「お尻を深く座る」というように少し工夫してあげることで、しびれ症状の“出にくくする”土台を作ることができると言われています。
また、体重が増えたり運動量が減ったりすると、腰や骨盤まわりに余計な負荷がかかって“神経の通り道”を圧迫しやすくなるとも言われます。
つまり、「症状に出てから慌てる」のではなく、「普段の過ごし方をちょっと気をつける」ことが、しびれの和らぎを後押しする第一歩になるわけです。
具体的なストレッチ&運動メニュー
では、実際にどんなセルフケアが取り入れられるかというと、例えば次のような方法があります。
- 仰向けに寝て膝を立て、しびれが出る脚をゆっくり胸に引き寄せる「膝抱え体操」など、腰を丸めて神経の通り道をゆるめる動き。
- 椅子に浅く座り、辛い側の足を反対側の太ももの上にのせ、背筋を伸ばして前傾する「4の字ストレッチ」。お尻の奥~太もも裏が伸びるのを意識。
- 毎日数分、ストレッチを習慣化すること。継続するほど筋肉・関節の硬さが解消され、神経への負担が減るとされています。
それぞれ「痛みを我慢しない」「反動をつけずゆっくり」「呼吸を止めず深めに」というポイントに留意してください。無理にグイグイ伸ばすのは逆効果になることもあると言われています。
ストレッチ後には「少しラクになったかな」と感じることがあっても、それだけで終わらせず、姿勢を正しく保つ習慣を組み合わせるのが肝心です。
痛み・しびれが強いときの応急対応
もし「しびれがジンジン続く」「脚が重くて歩きづらい」「座ったまま動けない」という状態が出たら、自宅ケアだけでは手応えが薄いこともあります。そんな時は応急として、次のような工夫ができます。
- 座位・立位を交えて、同じ姿勢を続けないように10分に1回は体勢を変える。
- お尻や太もも裏の軽いストレッチ+10〜15分歩く。歩くことで血流・神経の“通り道”が少し開きやすくなるとされています。
- 痛みやしびれが強くなった場合は、無理な運動は避け、翌日以降のセルフケアと姿勢改善を意識する。
このように「日常動作の見直し」+「ストレッチ・軽運動」+「痛みがあるときの応急対応」を組み合わせることで、“しびれを和らげる”ための基盤が整ってきます。もちろん、しびれが長引く、あるいは悪化するようであれば、医療機関での確認も早めに検討したほうが良いと言われています。
次の章では、“再発を防ぐ中長期的な対策”について紹介していきましょう。
#坐骨神経痛 #脚のしびれ #セルフケア #ストレッチ習慣 #姿勢改善
5.改善を目指すための中長期戦略と予防法
継続できる運動と筋力維持の習慣化
「坐骨神経痛 しびれ」を改善し、再発を防ぐには、単発のケアではなく“継続的な習慣づくり”が鍵になってきます。たとえば、腰やお尻まわり・太もも裏の筋力を落とさないことがとても大切だと言われています。
具体的には、軽めのウォーキングや体幹・脚の筋トレを週3〜5日・1回10〜20分から始めて、「続けられる範囲」で習慣化すること。背筋や腹筋をバランスよく鍛えることで、腰への負担が軽減できるとも言われています。
また、運動を“やらなきゃ”と構えすぎると逆に挫折しやすいため、「毎日5分」「午前中に立ち上がって動く」など、ハードルを低く設定して「継続できる自分のスタイルを作る」ことがポイントです。
日常動作・姿勢・ライフスタイルの見直し
次に、座りっぱなし・脚を組む・重い荷物を持つなどの動作が「坐骨神経痛 しびれ」のリスクを高めるとされています。
ですので、長時間同じ姿勢を続けない・中腰での作業を控える・脚を左右同じ重さで支える意識を持つなど、日々の“何気ない動き”を少しずつ変えていくことが効果的だと言われています。さらに、体を冷やさない、血流を維持することも予防のステップになるそうです。
例えば、デスクワークでは30~60分ごとに立ち上がってストレッチを入れたり、椅子の高さ・姿勢を整えて「背筋を伸ばして座る」癖をつけたりするだけでも差が出ると言われています。
加えて、肥満にならないように体重管理を行うことも、腰・骨盤まわりの負担を減らすための重要な要素です。
「しびれたけど大丈夫?」を防ぐための早期対応意識
中長期的に考えるなら、「ちょっと脚がジンジンするから放っておこう」ではなく、軽いうちの対策が再発予防につながると言われています。
具体的には、しびれを感じ始めたらストレッチ・運動を早めに始める、同じ姿勢を避けて動く、そして「明らかにおかしい」と感じたら無理せず早めに専門家に相談する。そういう意識を持つことが、長期的な改善と予防につながるわけです。
また、習慣化したケアを“やったからこれで安心”ではなく、「定期的に見直す」こともポイント。筋力も血流も変化するため、数ヶ月ごとにストレッチ内容や運動パターンを見直すことで、しびれの出にくい体づくりが継続できると言われています。
「坐骨神経痛 しびれ」を“その場的に改善”するだけでなく、“再び出ないようにする生活習慣”まで視野に入れることで、長期的な体の状態が変わってくると言われています。次回記事では「よくある質問(FAQ)」コーナーを通じて、疑問に丁寧にお答えしていきます。
#坐骨神経痛 #脚のしびれ #生活習慣改善 #筋力維持 #姿勢改善